Молочница и кандидозы – как распознать болезнь и вылечить. Особенности болезни у мужчин, женщин и детей. Как бороться с молочницей при беременности и избежать осложнений. Предотвращение рецидивов кандидозов и сопутствующих заболеваний.
В теле здорового человека присутствуют колонии микроорганизмов. Бактерии и грибки составляют естественную флору кишечника, кожных покровов, ротовой полости, гениталий. Симбиотические бактерии переваривают остатки пищи, которые не способны усвоиться без помощи микроорганизмов, взамен снабжают человека витаминами группы B. Кожная флора составляет конкуренцию патогенам, не давая им размножаться. Бифидо- и лактобактерии во влагалище поддерживают кислотно-щелочное равновесие, подавляют развитие патогенных микробов.
Дрожжеподобный одноклеточный гриб из рода Candida – постоянный спутник человека, но никакой пользы не приносит. В здоровом организме размножение кандиды подавляется иммунной системой совместно с бактериями-симбионтами. При снижении защитных сил или дисбактериозе дрожжевые грибки начинают захватывать покровные ткани и органы. Так, из условно-патогенного микроба кандида превращается в болезнетворный возбудитель.
Нельзя рассматривать молочницу как обособленную патологию, занимаясь лечением только кандидоза. Грибковые инфекции – маркер, показывающий, что в организме протекают процессы, разрушающие иммунитет. Благоприятный исход терапии нуждается в поиске и лечении причин снижения защитных сил.
Содержание статьи
- Разновидности болезни
- Причины возникновения
- Симптомы молочницы
- Диагностика
- Выявление болезни у женщин
- Выявление болезни у мужчин
- Лечение
- Терапия женщин
- Терапия мужчин
- Лечение молочницы у беременных
- Профилактика молочницы
- Предупреждение молочницы у женщин
- Предупреждение молочницы у мужчин
- Особенности молочницы у детей
- Осложнения
- Общие кандидомикозы
- Кандидозный дерматит
- Кандидомикозные паронихии и онихии
- Кандидамикиды
- Кандидоз слизистой оболочки рта
- Кандидоз кишечника
- Висцеральный
- Генерализованный
- Хронический
- Что делать, чтобы предотвратить рецидив молочницы
- Контроль лечения молочницы
Разновидности болезни
Молочница – не медицинский термин, а собирательное бытовое название дрожжевых микозов слизистых.
На женских половых органах проявляется в виде кандидозного вульвовагинита.
Термин расшифровывается:
- вульва – большие и малые половые губы, преддверие влагалища, клитор, капюшон клитора, уретра;
- вагина – влагалище;
- окончание -ит – указывает на воспалительную патологию;
- кандидозный – вызван дрожжами candida.
На мужских половых органах молочница называется кандидозный баланит или баланопостит. В первом случае это воспаление слизистой головки полового члена, во втором – добавляется крайняя плоть или препуций.
Микозы в ротовой полости называются кандидозный стоматит, дословно – грибковое воспаление рта.
Общие вульвовагинты, вагиниты, баланопоситы и стоматиты не грибковой природы к молочнице не относятся.
Выделяют наружные кандидомикозы на гладкой коже или слизистых и висцеральные – при поражении внутренних органов.
Причины возникновения
Врачебная статистика определяет заболевания, входящие в группу риска, которые провоцируют генитальные кандидозы:
- сахарный диабет;
- венерические болезни;
- ВИЧ;
- гепатит C;
- герпес;
- лишний вес;
- глистные инвазии;
- дисбактериоз на фоне приема антибиотиков;
- пиелонефрит;
- синдром хронического стресса.
При возникновении молочницы, причины следует искать в основном заболевании, влияющем на снижение сопротивляемости организма. Грибковые поражение – повод сдать анализы на венерологические инфекции, вирус иммунодефицита, герпеса и гепатита.
Хронические заболевания почек и сахарный диабет в скрытых формах становятся почвой для размножения дрожжей.
Образ жизни и психическое состояние воздействуют на общие защитные функции. Табак, алкоголь, злоупотребление сладким, нервозные состояния снижают сопротивляемость к грибковым болезням.
Несоблюдение санитарных норм и редкое подмывание – причины наступления молочницы у мужчин и женщин.
Нарушение гормонального фона, сбой овуляции – факторы возникновения микозов.
Симптомы молочницы
Название заболевания характеризует яркий признак грибкового поражения – белые, как молоко выделения. По схожей причине весь род патогенных дрожжей получил латинское название candida – белый. В зависимости от типа половых органов, симптомы при генитальном кандидозе будут различаться.
Признаки молочницы у женщин:
- появление запаха из вульвы;
- жгучая боль при половом акте;
- дискомфорт при мочеиспускании;
- вагинальный зуд или жжение;
- специфические выделения из вагины.
Вот так выглядят выделения у женщин. Количество может быть большим.
Запах из гениталий женщины при молочнице становится кислым, напоминает испортившееся молоко или дрожжевую закваску. Не относится к смрадным, едва уловим. Симптом характерен в начале заболевания, когда другие внешние признаки молочницы еще не проявились. Стоит внимательно отнестись к изменениям вагинального амбре, запах сигнализирует о нарушении флоры половых органов.
Соитие с мужчиной или мастурбация могут вызывать рези или жгучую боль при трении вагины. Подобные ощущения характерны для воспаления слизистой оболочки при размножении грибка. Неприятные чувства в области половых органов, не связанные с механическим повреждением при объемной пенетрации (большим пенисом или секс-игрушкой) указывают на вагинальный кандидоз.
Мочеиспускательный канал женщин близко расположен к влагалищу, поэтому патогенная микрофлора беспрепятственно попадает в уретру. Дрожжевые грибки вызывают воспаление слизистой, снижая защитные свойства эпителия. Возникающее раздражение усиливается жжением при опорожнении мочевого пузыря, под воздействием кислотности урины.
Повседневный вагинальный зуд – признак воспалительных процессов слизистой. Продукты жизнедеятельности кандиды разъедают эпителий. С выделениями патоген попадает на половые губы, вульва воспаляется, отекает. Нельзя подавлять жжение расчесыванием рукой или подручными предметами, на фоне микроповреждений грибок проникает в глубокие слои тканей, симптомы усугубляются, а лечение осложнится. Для снятия зуда нужно применять местные анестетики и антигистаминные препараты.
Выделения появляются, когда кандида захватила большую часть стенок влагалища. Экссудат приобретает мутный, светлый оттенок с вкраплениями белых комочков со слизью.
При ослабленном иммунитете, когда заболевание не протекает остро, обильные выделения отсутствуют. Определить, как выглядит молочница в скрытой форме можно по другим симптомам: слабый запах, неприятные ощущения во время секса, жжение при мочеиспускании, зуд. Нельзя игнорировать незначительные признаки вагинального кандидоза, при наличии одного, нужно обращаться к гинекологу.
Признаки молочницы у мужчин:
- болезненная эрекция;
- отек головки пениса;
- воспаление крайней плоти;
- боль при пальпации члена;
- жжение при мочеиспускании;
- плотный белесый налет на головке;
- покраснение слизистых пениса.
Могут выглядеть, как вот такие пятна.
Мужчины нечасто болеют кандидозами, что обусловлено специфическим иммунитетом и наружным строением гениталий. Ослабленный организм может подвергнуться инфицированию, тогда симптомы молочницы проявляются сразу и явно.
В первые часы заражения возникает припухлость тканей. Отечность или покраснение связаны с воспалением слизистой члена. Повреждение покровов делает эрекцию болезненной, а прикосновения неприятными.
Белый налет появляется не у всех мужчин. Перенесшие обрезание не сталкиваются с творожистыми наслоениями, но болевой синдром выражен сильнее. Важно дифференцировать у необрезанных пенисов естественные выделения смегмы и кандидозный налет. Смегма скапливается под венчиком головки, не обкладывая поверхность целиком. Отложения при молочнице плотные, трудно удаляются со слизистой, имеют кремообразную текстуру с запахом кислого молока, сопровождаются покраснениями.
Белый налет на пенисе
Во время проникновения в зараженное влагалище, грибок попадает в уретру мужчины. При ослабленном иммунитете кандида начинает размножаться в мочеиспускательном канале. Возникающие эрозии провоцируют болезненное опорожнение мочевого пузыря и эякуляцию. Если патоген проникает дальше, неприятные ощущения возникают в области паха, мошонки. Во время движений появляются покалывания, жжения, режущие боли в гениталиях, промежности.
В запущенных случаях молочница у мужчин приводит к полной эрозии крайней плоти и головки, а поражение распространяется на мошонку с промежностью.
Запущенный случай молочницы у мужчины, гиперемия кожи.
Кожа подвергается гиперемии, светлым налетом с прокисшим запахом, напоминающим квашеную капусту.
Диагностика
Молочница проявляется с характерными признаками у обоих полов. По одному из симптомов врач или сам пациент уже могут определить кандидоз половых органов. При затяжной или скрытой болезни нужна лабораторная диагностика для выявления штамма грибка и сопутствующих патологий. Врачебные исследования включают изучение биоматериала, определение антител и ферментов к кандиде, микробиологические посевы на питательной среде.
Выявление болезни у женщин
Взятие мазка проводит гинеколог при подозрении на молочницу. Серологическая проба берется из уретры, цервикального канала, поверхности вагины. Мазки наносятся на предметные стекла для изучения флоры под микроскопом. Визуальное определение дрожжей в биоматериале подтверждает диагноз.
Посевы производят через нанесение мазков на агаровую среду для последующего выращивания в термостате. Размноженная колония изучается с определением точного вида штамма для выявления оптимального лекарства. Посев помогает подобрать препараты для определенного типа молочницы.
Иммуноферментный анализ крови позволяет точно диагностировать кандидозы. Берется кровь из вены для определения специфических для дрожжей антител или энзимов. ИФА помогает выявить заболевание конкретным штаммом, когда серологическое исследование безрезультатно.
Полимеразная цепная реакция – генетический метод определения возбудителя. Вместо мазка, производят биопсию или соскоб материала для обнаружения фрагментов ДНК, присущих дрожжам. Процедура болезненная, применяется для постановки сложного диагноза.
Выявление болезни у мужчин
Диагностика микозов полового члена осуществляется наружной оценкой внешних проявлений урологом. Поставить диагноз у мужчины можно без лабораторных анализов. Латентные микозы выявляются серологическим исследованием.
Мазок берется из мочеиспускательного канала или головки пениса. Позволяет определить болезнь, когда клинические симптомы скрыты.
Микробиологический посев совершают для уточнения диагноза с выявлением вида микоза.
Лабораторные исследования мужчин проводят при риске заражения половым партнером для назначения совместной терапии.
Лечение
Для выздоровления применяют наружные средства, оральные антимикотики системного действия. Лечение мужчин протекает быстрее, требует однократного курса таблеток или мази. В хронических случаях применяются системные лекарства. Вагинальные микозы проходят при комплексном лечении.
Семейные или ведущие активную сексуальную жизнь должны лечиться совместно с половым партнером для предотвращения повторного инфицирования.
Терапия женщин
Тяжесть болезни и глубина проникновения возбудителя в ткани определяет используемые препараты. Антимикотики бывают местного действия в виде мази, свечей или геля, либо общего – в таблетках или капсулах.
Наружные препараты:
- Клотримазол – фунгицидная мазь;
- Ломексин – свечи или крем широкого спектра действия;
- Канестен – противогрибковый крем;
- Пимафукорт – комплексная мазь против молочницы и осложнений;
- Пимафуцин – противогрибковый крем или свечи включает антибиотик;
- Агистен – антимикотик для смазывания наружных проявлений молочницы;
- Залаин – свечи или крем против кандидозов и бактериальных поражений.
Средства наружного применения нужно наносить на очищенную поверхность ежедневно, до трех раз в день. Перед использованием следует удалить выделения из влагалища спринцеванием кипяченой водой или отваром ромашки. Для промывания можно использовать слабый раствор перманганата калия.
Препараты для приема внутрь:
- Ирунин – таблетки и капсулы с широкой фунгицидной активностью;
- Тербинафин – антимикотик системного действия при обширном поражении;
- Низорал – таблетки для лечения тяжелых форм молочницы, микозов тела;
- Дифлюкан – избирательный препарат против кандидозов;
- Вориконазол – терапия устойчивых форм молочницы.
Указанные лекарства нельзя употреблять без назначения врача. Противогрибковые препараты токсичны для организма. Использование антимикотиков губительно действует на плод беременной женщины. Кормящим грудью следует воздержаться от системных лекарств против молочницы.
Терапия мужчин
Лечение наружными препаратами оправдано, когда мужская молочница протекает в легкой форме: раздражение головки, покраснение крайней плоти, белый налет. Лекарства общего действия назначают при выраженной клинической картине: отек мошонки, кандидозный уретрит, болевой синдром полового члена.
Наружные препараты:
- Клотримазол – мазь фунгицидного действия;
- Кетоконазол – противогрибковый крем для слизистых и кожи;
- Миконазол – крем и спиртовой раствор для обработки головки и крайней плоти.
Препараты для приема внутрь:
- Флуконазол – продуктивный антимикотик;
- Итраконазол – системный фунгицид;
- Нистатин – антибиотик широкого спектра, для профилактики осложнений молочницы.
Местные лекарства могут вызывать аллергию или кожные раздражения, усугубляя симптомы. Поэтому подбирать лечение должен уролог или венеролог. Средства системного действия используют в крайних случаях, из-за токсичного воздействия на печень.
Лечение молочницы у беременных
Молочница представляет угрозу развития плода. Кандидоз половых органов женщины может спровоцировать выкидыш, внутриутробное заражение, дефекты развития. Роженица с грибковой инфекцией рискует получить разрывы промежности и родовых путей.
Нельзя лечить микозы при беременности препаратами общего назначения, из-за риска потери ребенка. Терапию можно начинать со второго триместра.
Системные препараты назначают в случае риска смерти матери от молочницы. В остальных случаях разрешено использование местных препаратов:
- Нистатиновый крем – лечение микозов в начальной стадии;
- Пифамуциновые свечи – продуктивны и безопасны для эмбриона;
- Ливарол – не всасывается из стенок влагалища, убивает грибок местно.
Индивидуально гинеколог может прописать Бетадин или Клотримазол. Препараты могут влиять на плод, допускается использование на сроках после третьего триместра под наблюдением врача.
Профилактика молочницы
Генитальные кандидозы возникают в ослабленном организме, из-за грибковой природы возбудителя сложно поддаются лечению. Candida — это такое составляющее условно-патогенной микрофлоры, которое присутствует в норме. Поэтому предупредить бесконтрольный рост дрожжей проще лечения прогрессирующей болезни.
Предупреждение молочницы у женщин
Профилактика генитального кандидоза требует соблюдения половой гигиены. На вагинальный дисбактериоз влияет частая смена половых партнеров без использования презерватива. Сперма создает благоприятную среду во влагалище для размножения дрожжей и снижает местный иммунитет эпителия.
Осмотр с выявлением первичных симптомов молочницы позволит начать лечение до наступления осложнений. При обнаружении дискомфорта в половых органах, жжения при мочеиспускании, необходимо обратиться к врачу для анализа и назначения противогрибковой терапии.
Чтобы исключить возможность самозаражения кандидой из кишечника, нельзя допускать попадания частичек кала на половые органы при подтирании или подмывании. В пищеварительном тракте обитает больше потенциально патогенных бактерий и грибков, чем в половых органах женщины. Подтираться следует по направлению противоположному промежности. После опорожнения мочевого пузыря нужно промокать вульву туалетной бумагой от остатков мочи.
Бесконтрольный или частый прием антибиотиков при других заболеваниях уничтожает естественную бактериальную флору. Создаются условия, благоприятные для размножения дрожжевых колоний в отсутствии естественной конкуренции.
Гигиенические впитывающие средства необходимо менять по мере загрязнения. Нельзя носить прокладки более 12-ти часов, оставлять тампоны больше 6-ти часов во влагалище.
Ослабить местный иммунитет слизистой или занести кандиду можно через грязные руки. Профилактика заключается в соблюдении санитарных норм, регулярном мытье. Однако чрезмерное промывание влагалища водопроводной водой спровоцирует гибель полезных бактерий и рост дрожжей. Для предупреждения молочницы следует подмываться средствами интимной гигиены, не вымывающими нормальную флору.
Синтетическое белье препятствует кожному дыханию, а повышенная потливость промежности способствует возникновению молочницы. Для профилактики следует носить нательную одежду из натуральных тканей.
Предупреждение молочницы у мужчин
Заражение кандидозом мужских половых органов возможно при контакте с болеющей женщиной. Поэтому основная профилактическая мера – исключение полигамных половых контактов, предохранение презервативом.
Чтобы не опасаться заражения кандидозом, не стоит практиковать сексуальные перверсии. При анальном проникновении без защиты повышается риск уретральной молочницы через прямую кишку. Оральный контакт потенциально опасен, поскольку условия ротовой полости благоприятны для дрожжевых грибков.
Для профилактики молочницы полового члена следует подмываться специальными средствами для интимной гигиены ежедневно, менять белье не реже трех раз в неделю. При повышенной секреции куперовых желез и обильном выделении смазки в течение дня у гиперсексуальных юношей, нужно ежедневно менять белье, мыться утром и вечером.
После эякуляции или мочеиспускания следует вытирать головку с крайней плотью салфеткой или туалетной бумагой, чтобы не оставлять питательную среду для грибков.
Повседневное белье должно быть свободным и обеспечивать аэрацию мужских гениталий. Кислород и отсутствие перегревания тормозят размножение дрожжей.
Поддержать естественный иммунитет к молочнице можно с помощью активного образа жизни, питания с высоким содержанием белка и витаминов.
Молочницу можно избежать, исключив фимоз. Если крайняя плоть не обнажает головку полностью после совершеннолетия, повышается риск кандидоза пениса. Просвет препуция можно регулярно расширять мануальным растягиванием со смягчающими кремами. Пока фимоз не прошел, головку следует очищать ватными палочками. Обрезание – крайняя мера, уместна в четвертой степени патологии. Отсечение крайней плоти не уменьшает риск молочницы и генитальных инфекций, но лишает головку естественной защиты.
Особенности молочницы у детей
При латентных микозах у женщины заболевание остается незамеченным. Во время беременности или родов кандида передается ребенку. Пока сохраняется молозивный иммунитет, патоген не проявляется, но при снижении сопротивляемости младенец заболевает.
В детском организме дрожжи заражают мозг, кишечник, кожу и ногти, половые органы, ротовую полость, пищевод. Крайние случаи редки, по статистике частые проявления детской молочницы – стоматиты и поражения гениталий.
Генитальные микозы мальчиков и девочек внешне аналогичны взрослым болезням: половые органы краснеют и отекают, появляются белые выделения или налет, повышается температура тела. Зуд и жжение вызывают беспокойство, боль и нарушение сна.
Организму ребенка сложнее справиться с молочницей, в местах опрелостей и складок появляются новые грибковые поражения, болезнь распространяется на кожу.
Первый симптом кандидоза у детей.
Препараты для взрослых не подходят для терапии младенцев.
Грудных детей лечат щадящими местными средствами:
- разбавленный раствор бриллиантовой зелени;
- разведенная настойка йода;
- обработка гелем Новосепт;
- мирамистин для промывания.
Купать младенца нужно в слабом растворе перманганата калия. Выделения и налет снимают ватным тампоном, смоченным отваром ромашки. Половые губы девочек промывают мирамистином. Мальчикам аккуратно очищают крайнюю плоть ушной палочкой, наносят Новосепт.
С полугода лечение можно дополнить антимикотиками: крем Кандид или Нистатин. Мази наносят ватной палочкой после купания или промывания, до четырех раз в день.
С осторожностью следует проводить обработку мальчиков: в раннем возрасте сохраняется физиологический фимоз, поверхность головки соединена с крайней плотью спайками. Нельзя пытаться принудительно обнажить головку для очищения. Микроразрывы усугубят проникновение грибка в гениталии ребенка и приведут к повреждению полового члена.
Детям с одного года назначают лекарства в таблетках: Флюкостат, или недорогой аналог Флуконазол. Капсулы необходимо пропивать курсом пять дней. Вульву или пенис можно очищать однопроцентным раствором перекиси водорода с тремя каплями йодной настойки.
Оральные микозы обнаруживаются у новорожденных, реже встречается в старшем возрасте. Грибковые стоматиты выглядят как белые бляшки на слизистой рта, налет на языке или деснах. У грудных детей симптомы можно спутать с остатками молока или смеси. Чтобы отличить остатки пищи и молочницу, нужно попытаться стереть налет салфеткой. Кандидозные образования плотно связаны со слизистой и механически не удаляются.
Кроме белесых отложений, во рту образуются язвочки, покраснения, отечность, заеды в уголках рта. Болевой синдром отсутствует, но ребенок теряет сон, отказывается от кормления.
Причины детского кандидозного стоматита:
- лечение матери антибиотиками;
- сухой воздух в комнате;
- высокая температура помещения;
- недоношенность или ослабленный иммунитет.
Если ребенка кормят грудью, антибиотики из организма женщины могут попасть в молоко и нарушить микробиотическое равновесие слизистых покровов младенца. Противобактериальные препараты долго не выводятся из организма, после лечения инфекций нельзя давать грудное молоко в течение месяца.
Жаркий и сухой воздух создают благоприятные условия во рту для развития грудничковой молочницы, особенно когда ребенок кричит или дышит ртом из-за насморка. В этом случае стоматит возникает не заразным путем, а благодаря снижению местного иммунитета. Сухость во рту при недостатке слюны, губительной для грибков, провоцирует развитие кандидоза.
Детскую оральную молочницу лечат наружно:
- промывание содовым раствором;
- сироп Нистатин для полости рта;
- суспензия Микостатин.
В начальных стадиях заболевания с молочницей можно бороться без медикаментов. Доктор Е. О. Комаровский рекомендует восстановить иммунные качества слюны, ликвидировав причину патологии. Достаточно установить температуру в комнате не выше двадцати градусов, выполнять проветривания, увлажнять воздух. Для поддержания влажности можно использовать специальные устройства или повесить несколько сырых полотенец в помещении. Чтобы ребенок перестал дышать только ртом, нужно прочищать нос от корочек и лечить насморк. Обильное питье поможет справиться с сухостью и недостатком слюны.
Язвочки и бляшки нужно протирать содовым раствором: пол чайной ложки на стакан кипяченой воды. С младенцем нужно чаще гулять, но исключить контакт с другими детьми.
Осложнения
Если не лечить молочницу, на запущенных стадиях болезнь перейдет в хроническую форму. Распространение грибковой инфекции на кожные покровы, ротовую полость и внутренние органы вызывает генерализованные и висцеральные микозы.
Запущенная молочница приводит к невозможности зачатия, эрозивным изменениям матки, циститу, хроническим вагинитам. У мужчин кандидозы гениталий приводят к бесплодию, простатиту, импотенции.
Дети в младенчестве, длительно болеющие молочницей гениталий, в будущем могут стать бесплодными.
Воспаления покровов от деятельности грибка могут усугубиться бактериальными инфекциями.
Осложненная или запущенная молочница требует длительного лечения с терапией сопутствующих инфекций.
Общие кандидомикозы
Проявление грибковых инфекций, вызванных candida, не ограничивается заболеваниями половых органов. Молочница, оставленная без лечения, захватывает окружающие ткани. Благоприятными условиями на теле человека для бактерий являются места с повышенным потоотделением, складки, слизистые оболочки пищеварительного тракта. На фоне дефицита иммунитета или при сопутствующих заболеваниях кандидомикоз генерализуется – распространяется по всему организму, поражая одновременно разные участки тела и органы. Течение болезни осложняется висцеральными микозами внутренних органов.
Поверхностные
Наружные кандидозы поражают гладкую кожу и ногти. Заболевания не возникают самостоятельно, являются следствием первичной патологии. Дрожжи способны размножаться на коже только при критически сниженном иммунитете в ослабленном организме. Поверхностные кандидомикозы сигнализируют о тяжелых системных болезнях или возникают как осложнение молочницы. Классификация наружных кандидозов определяется локализацией очагов поражения.
Кандидозный дерматит
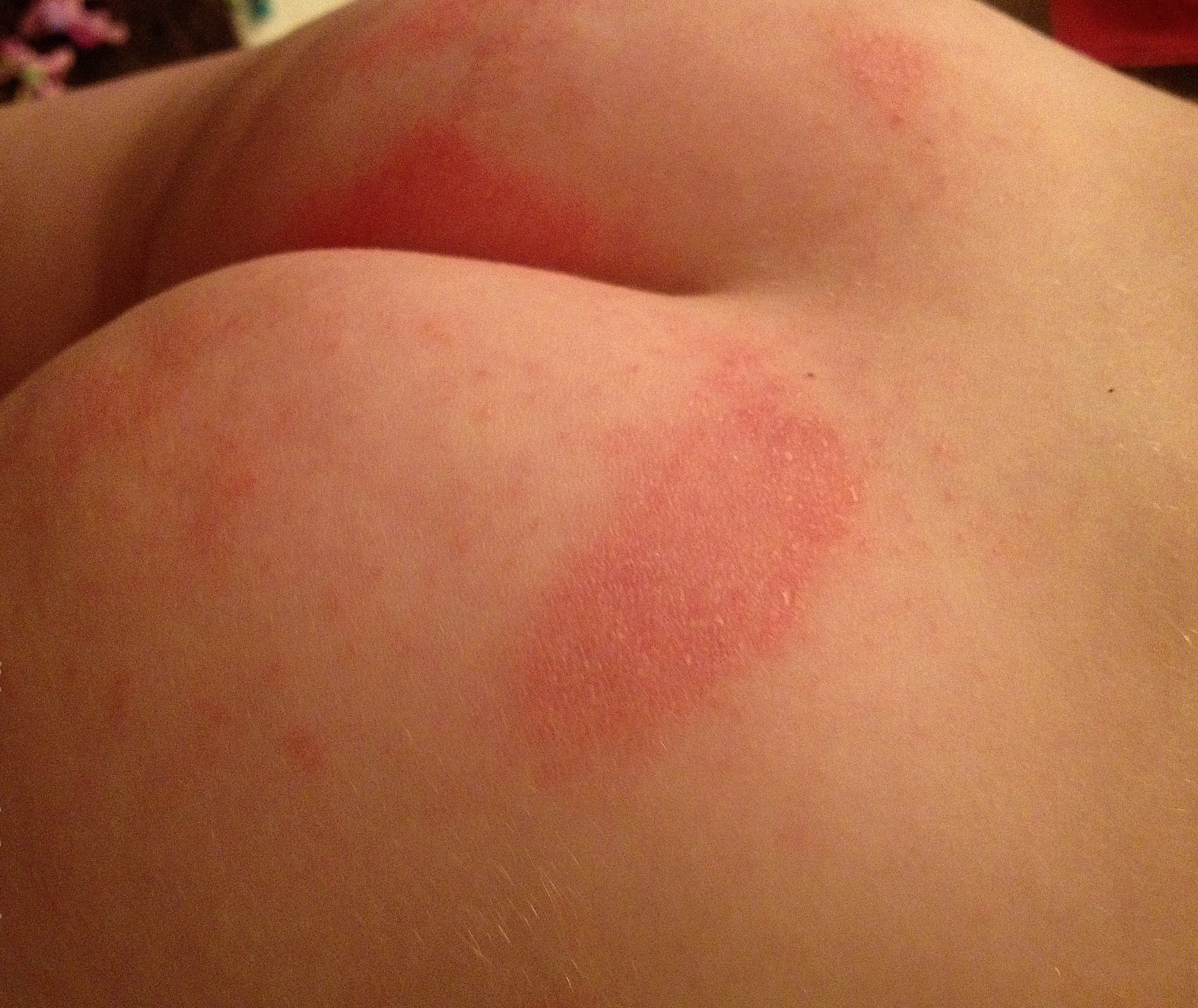
Здоровая, сухая кожа не благоприятна для образования грибковой колонии. При повышенной влажности, температуре, гипергидрозе, кандида распространяется на кожные покровы. Помимо иммунного фактора, влияет высокое содержание сахара в крови при диабетах или неправильном питании, частые механические повреждения кожи, натертости, раздражения. Дерматомикозы возникают на местах термических или химических ожогах, воздействия радиации. Кандидозы кожи могут спонтанно возникнуть при синдроме хронического стресса и нервном перенапряжении.
Кандидозные дерматиты у детей начинаются при несоблюдении гигиены, когда длительно не меняют подгузник, простынь с клеенкой, туго пеленают, редко купают. Пот либо продолжительный контакт тела с фекалиями и мочей создают влажную среду для размножения дрожжевой колонии. Взрослые предрасположены к кандидомикозным интертриго из-за потливости и лишнего веса в местах складок живота, грудей, ягодиц, подмышек.
Когда грибок закрепляется на коже, выпускает псевдомицелий – происходит повреждение целостности эпидермиса. Образуются мелкие пузырьки, в процессе распространения колонии дрожжей папулы сливаются в одно пятно с четкими краями. Покровы утрачивают барьерные функции, возникает покраснение, воспаление, зуд. Пораженные участки вызывают боль при касании, влажные на ощупь. На фоне дерматита поврежденная кожа становится воротами вторичной бактериальной инфекции.
При самолечении болезнь длится месяцами. Для подбора оптимального терапевтического курса нужно сдать лабораторные анализы на посев. Кожные проявления кандидоза лечат наружными и системными препаратами, аналогично с молочницей. Медикаментозную терапию дополняют частой сменой нательного и постельного белья, регулярным мытьем. Воспаленные участки мажут раствором бриллиантового зеленого. Складки, места трения, пах обрабатывают присыпкой, антиперспирантами либо алюмокалиевыми квасцами.
Кандидомикозные паронихии и онихии
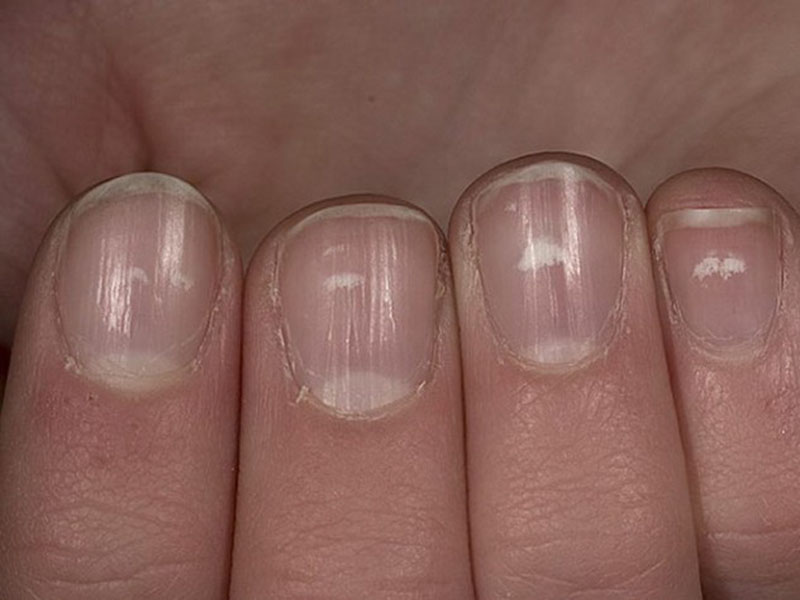
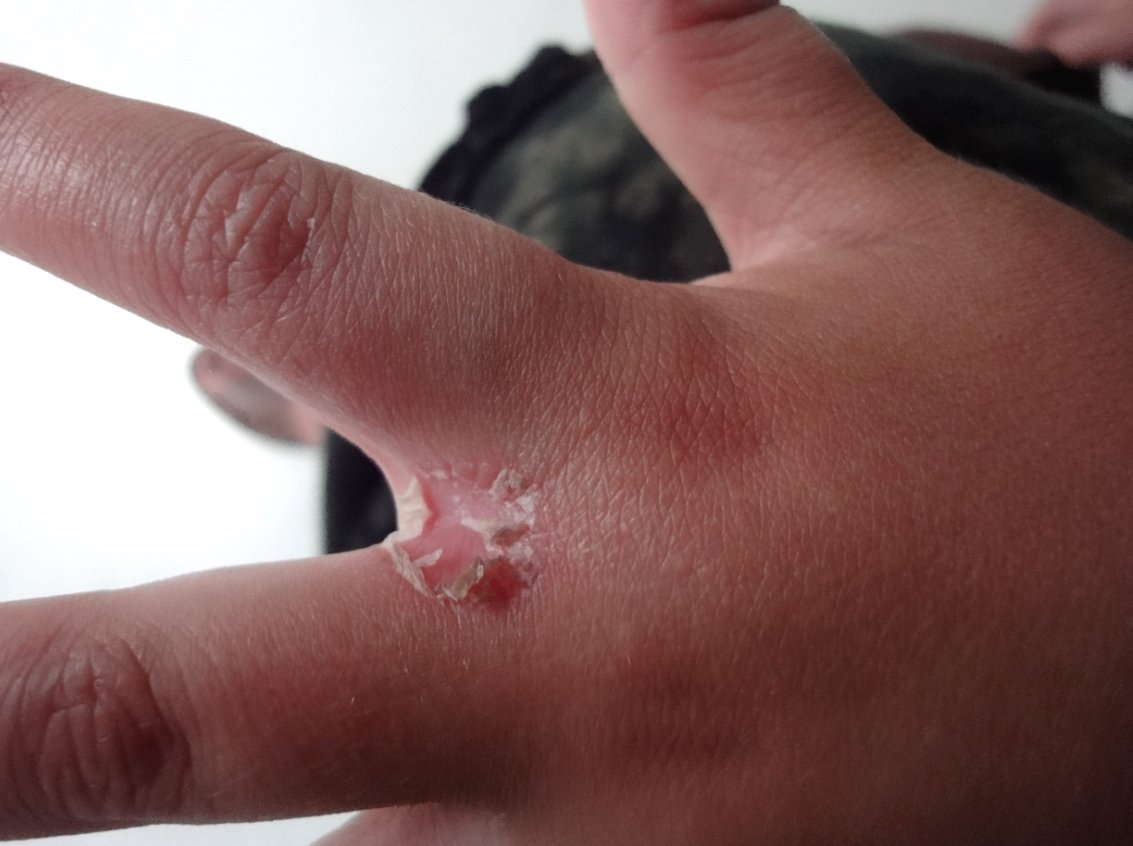
Поверхностный кандидоз околоногтевых складок или паронихия сочетается с поражением ногтевой пластины – онихией. Заболевание распространяется на пальцах рук и ног. Вокруг ногтя образуется покраснение, кожа набухает, возникает стреляющая боль в пальце. По мере размножения кандид, кожный валик увеличивается в объеме, наполняется белесым экссудатом. Жидкость выделяется на поверхности, ногтевая пластина заражается грибком.
Характерный признак паронихии – исчезновение кутикулы и шелушение.
На поздних стадиях ноготь расслаивается, мутнеет, становится рыхлым. Поперек пластины видны четкие борозды желто-коричневого окраса. Изменения заканчиваются полным разрушением ногтя.
Паронихии и онихии случаются у детей раннего возраста, как сопутствующее заболевание молочницы полости рта. У взрослых патологии возникают в старости, болеют преимущественно женщины.
Интертриго межпальцевых складок сопутствует поражению ногтей. Кожа между пальцев подвергается эрозии, приобретает вишневый окрас.
Заболевание носит хронический характер с периодами обострения. Лечение проводят общими и местными антимикотиками.
Кандидамикиды
Продукты жизнедеятельности дрожжей candida отравляют ткани и органы человека. При повышенной чувствительности к веществам, выделяемым грибками, возникает острая аллергическая реакция. К гиперемии присоединяются пузырьковые сыпи и изъязвления.
Кандидамикиды или мониилиды симптоматически появляются при скрытых микозах, когда других внешних проявлений не обнаруживается. Аллергия требует лечения антигистаминными препаратами и устранения грибковой инфекции из организма.
Для уточнения диагноза сдаются анализы на полимеразную цепную реакцию, выясняют тип дрожжевого гриба, назначают специфическое лечение. Без терапии заболевание затягивается до появления экземы.
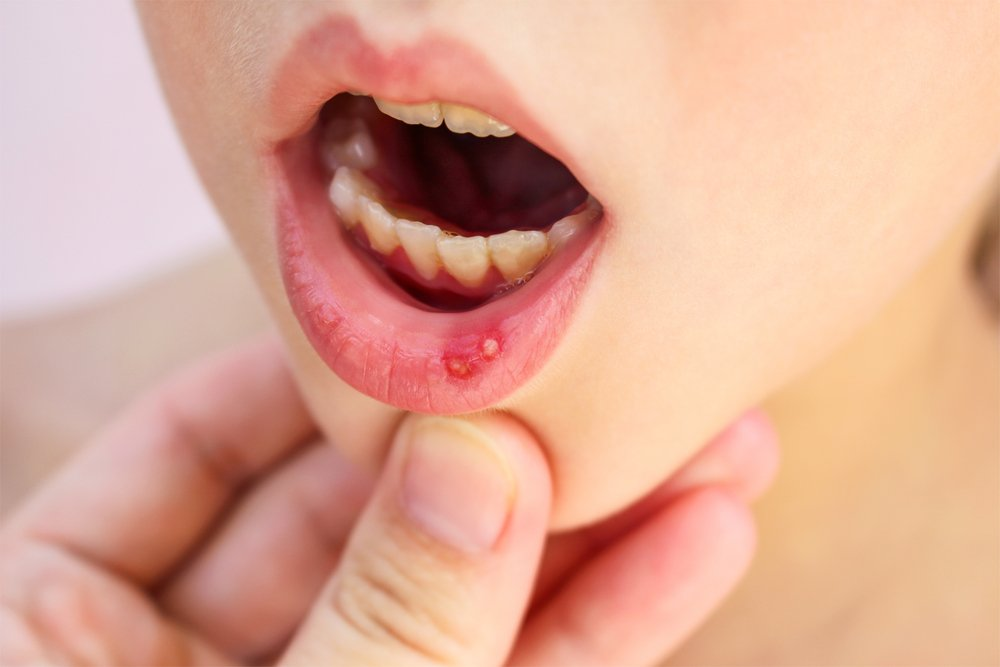
Кандидоз слизистой оболочки рта
Взрослые страдают оральным кандидомикозом реже детей. Болезнь характерна для старческого возраста. Кандидозный стоматит молодых людей неизменно указывает на глубокое поражение иммунной системы.
Внешние проявления аналогичны детским: светлый обложной налет на языке, белые бляшки на слизистой, покраснения, отек. Образования локализуются на деснах, нёбе, внутренних поверхностях щек. Губы поражаются грибковыми заедами, белым шелушением. Субъективно ощущается сухость во рту, покалывание в горле. Отечность затрудняет глотание, прием пищи сопровождается болью. В запущенном случае инфекция поражает слизистую пищевода.
Во время лечения применяют противогрибковые аэрозоли для горла, гели для десен. Антибактериальными антисептиками полоскать рот нельзя, заболевание обострится. Промывать можно водным раствором йодной настойки или перманганата калия.
По назначению врача применяют противогрибковые медикаменты системного действия, как при генитальной молочнице.
Кандидоз кишечника
Для нижних отделов пищеварительного тракта дрожжи candida – естественный обитатель. Грань, когда грибы становятся возбудителями кишечной инфекции, определить затруднительно. Поэтому болезнь сразу не поддается диагностике.
Бессистемный прием антибиотиков приводит к кишечному кандидозу.
Клиническое проявление начинается с повышения температуры, перемежающихся диареи или запора, боли внизу живота, спазм, повышенного газообразования. В кале присутствует слизь с кровью. Грибковые токсины всасываются через стенки кишечника, отравляя организм, вызывая кандидамикиды.
При затяжном течении псевдомицелий гриба создает микроперфорации стенок кишечника, поражая внутренние органы, что приводит к висцеральным кандидомикозам. Кандидоз прямой кишки сопровождается болезненной дефекацией, анальным кровотечением.
Без лечения кандиды разъедают слизистую кишок, приводят к язвенным колитам и прободениям стенок. Через повреждения содержимое пищеварительного тракта попадает в брюшную полость, заражая окружающие ткани, возникает острый перитонит, требующий госпитализации.
Диагностируют кандидомикозный колит сдачей крови на иммуноферментный анализ.
Кишечные микозы нуждаются в стационарном лечении. Назначают системные препараты, перорально – Флузид, Кандизол, Орунгал. В тяжелых случаях вводят инъекции Микомакс или аналогов.
Висцеральный
Кроме микозов пищеварительного тракта, candida вызывает грибковый менингит, пневмонию, цистит, проктит. Поражение внутренних органов случается после невылеченной молочницы рта или гениталий.
Локализация висцерального кандидоза определяет клиническую картину:
- в дыхательных путях – приступы кашля, осиплость, мокрота с гноем;
- в головном мозге – припадки, мигрень, рвота, частичная потеря слуха или зрения;
- в мочевом пузыре – кровь со слизью в моче, рези внизу живота, затрудненное мочеиспускание.
Общий признак – высокая температура, кандидамикидные высыпания на коже. Поражения могут затрагивать печень, сердце, почки.
Диагноз подтверждается биопсией, ИФ-анализом. Системные дрожжевые болезни лечат в инфекционном отделении стационара.
Генерализованный
Отсутствие или неправильная терапия кандидозных инфекций приводят к распространению возбудителя через кровь по организму. Генерализованный микоз охватывает наружные покровы, внутренние органы и системы. Возникают дрожжевые дерматиты, стоматиты, онихии, обширные интертриго складок, висцеральные проявления.
Заболевание начинается с обширных узелковых высыпаний головы, лица, конечностей. Гранулемы покрываются коркой, кожа шелушится, краснеет. Ногти утолщаются, деформируются, рот обкладывается белым налетом, язык становится складчатым. После заживления кожных проявлений остаются рубцы, на голове перестают расти волосы.
Лечение системными антибикотиками длится месяцами. Ход болезни в половине случаев заканчивается летальным исходом.
Хронический
Рецидивирующий, стойкий кандидоз не проходит при антимикозной терапии. Хроническое течение связано с высокой персистенцией кандид. Устойчивость возбудителя доходит до возможности жизни и размножения внутри фагосом клеток человека. Дрожжевые грибы имеют генетические приспособления для изменения, резистентности к противогрибковым препаратам. Особенности возбудителя осложняют лечение, вызывают хронические кандидозы.
На развитие болезни влияет прием контрацептивов, противобактериальных средств. Вирусные, гормональные, инвазивные патологии ослабляют защитные системы человека, приводят к затяжной форме поражений грибами.
Непроходящие микозы возникают при наличии СПИДа, герпеса, гельминтов, гепатита и цирроза, заболеваний щитовидной железы, пиелонефрита, венерических инфекций, диабета.
Лечить хронический кандидоз нужно после определения первичной патологии. Пока основная болезнь остается в организме, затяжной кандидомикоз не пройдет.
После комплексного обследования назначается системное лечение с терапией сопутствующих инфекций.
Что делать, чтобы предотвратить рецидив молочницы
Избежать рецидивирующих дрожжевых инфекций можно, исключив негативные факторы, ослабляющие организм, первичные заболевания. Без медикаментозного лечения, назначенного врачом, молочница будет возвращаться.
Для устранения провоцирующих факторов, нужно:
- сдать анализы на ВИЧ, гепатит, латентный диабет, ВПЧ, венерические инфекции;
- проверить уровень эстрогена, гормона щитовидной железы;
- после обследования нужно лечить первичные заболевания совместно с молочницей;
- соблюдать личную гигиену, носить хлопковое белье, ежедневно мыться;
- не увлекаться спринцеванием влагалища и клизмой, вымывая полезные бактерии;
- соблюдать диету, отказавшись от дрожжевого теста, сладкого, цельного молока, жирного;
- исключить употребление алкоголя, курение;
- лечение антибиотиками совмещать с приемом культур кишечных бактерий – бифидумбактерин, лактобактерин, антимикотиков – ливарол, гексикон;
- укреплять иммунитет препаратами: Циклоферон, Ликопид, Виферон.
Перенесшим молочницу нужно следить за гормональным фоном, контролировать вес, потливость. При первых симптомах стоит обращаться к врачу: гинекологу, урологу или дерматовенерологу.
Контроль лечения молочницы
После противогрибкового лечения повторно сдают анализы на candida в посевах через неделю. Хронические кандидозы контролируют ИФА, серологической пробой в течение трех циклов после овуляции. Беременным показан скрининг ежемесячно.
Мужчин обследуют на признаки клинических проявлений, берут мазок из уретры на седьмой день по окончании курса препаратов.
Через две недели после приема последней дозы антибиотика, у детей или взрослых проверяют симптомы воспаления, выделений. Сомнительный диагноз подтверждают анализом на полимеразную цепную реакцию.
При возникновении рецидива в течение четырех недель, лечение возобновляют, изменив группу медикаментов.